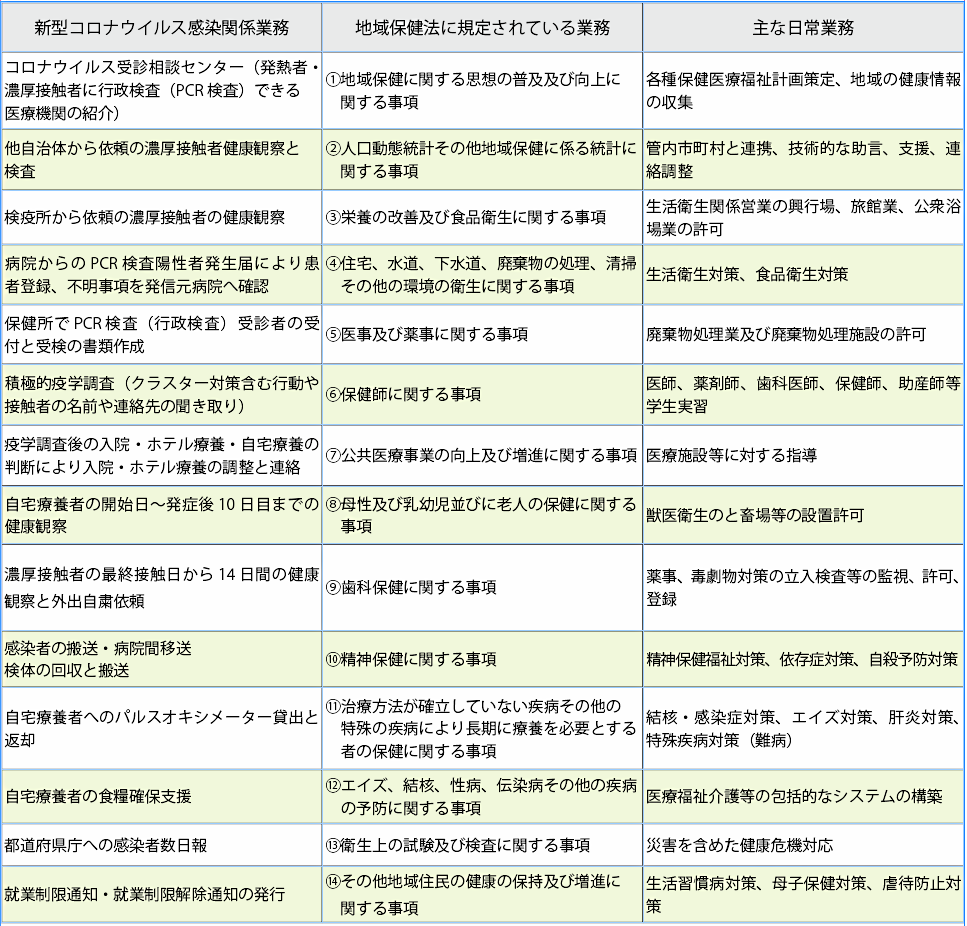
新型コロナウイルス感染症は保健所業務をパンクさせ「保健所崩壊」とも言うべき事態を引き起こしている。そもそも保健所の役割は何で、どのような原因でそのような事態を招いているのか?また、克服するにはどのような施策が必要なのか?保健師として長年行政に携わった経験をもつ川崎医療福祉大学特任教授の波川京子氏にインタビューした。

1979年に高知市役所に入り、14年3か月在職しました。入職当時、高知県の保健師活動体制は「保健師駐在制」でした。今はない活動形態ですが、高知市保健師としてはA地区担当保健師、県全体では、A地区駐在保健師でした。市町村保健師も県保健師と同様に、県の駐在保健師に組み込まれていました。保健師駐在制は、県・市町村の所属に関係なく保健師が地域を分担し、全業務を担当する形態です。
保健所には保健師長が配置されているだけで、県保健師は市町村に駐在し、市町村の保健師と机を並べ、保健師は所属に関係なく保健所業務と市町村業務にあたっていました。市町村保健師も保健所業務である結核の患者管理票記録、接触者検診受診券発行、家庭訪問、医師連絡、精神障害者の家庭訪問、病院連絡なども対応していました。赤痢が発生した時には、今で言う積極的疫学調査や患者搬送、患者宅や搬送車の消毒を行いました。3歳児健診は保健所、1歳6か月健診は市町村でしたが、これも相互に担当し、都道府県・市町村業務の区別がつかない状況でした。対象者は家族単位で健康管理をし、感染症や障害者、母子、高齢者、成人病などの種別でクリップを色分けすることで、その家族の健康課題が一目でわかるようになっていました。
保健師駐在制は、保健所と市町村の業務の区分、県保健師の市町村への身分移管を経て、1997年の保健所法全面改正の地域保健法発足時には瓦解しました。しかし、保健師駐在制での活動経験は、保健師養成教育の中で、保健所業務、市町村業務、地区活動の醍醐味や保健師の魅力を伝える強みになっています。
仕事内容についてお聞かせください。
当時はなんでも屋さんというか、住民、民生委員、町内会長、食生活改善委員、健康づくり委員、家族会や当事者会、保育園、社会福祉協議会、ケースワーカーなどと協働しながら健康課題にかかわりました。解決することを楽しんでいたように思います。
他職種から依頼を受けて独居男性高齢者宅にも訪問しましたが、保健師の指示はよく聞いてくれて、次回訪問で改善点が確認される方々が多かったです。ケースワーカーと一緒に生活保護者を訪問したこともあります。資産の有無等、給付金に接する話になるとケースワーカーに対して攻撃的になることがあるのですが、保健師には心を開いてくれました。何を言っても受け止めてくれると知っていたからです。訪問での不快な事はほぼありませんでした。
高齢者は、孫が来た時のように接してくれました。「干し柿つくったから持って帰れ」と言うのです。物をもらってはいけないので断ると「あんたのために作ったのだから」と。相手の気持ちを損なわないような断り方も、住民から学びました。独居高齢女性からは、戦時中のこと、夫を亡くして一人で子育てしたこと、子どもや孫の自慢話、お嫁さんの愚痴など、いろいろな体験談を聞き、高齢者への接し方を学びました。退職してからも、その方が亡くなるまで、年賀状のやり取りをしていた方もいます。
子どもから高齢者、保健から医療・福祉にかかわる業務でした。人間関係が深まることで、相手の生活がわかり、それを広げると地域の課題がわかります。何人もの一人暮らしの高齢者から「寂しいからどこかに集まる場所が欲しい」と言われた時は、高齢者のサロンを作りました。市の施設を活用したので費用はかかりません。得意料理を持ち寄りおしゃべりに興じてもらう傍ら、血圧を測り塩分測定器で味付けを指導したものです。容態が悪化した人には医療とのつなぎ役もしました。病院に行こうか迷っている人には血圧を測り、血圧手帳を持たせて受診を促しました。一人で行けない時は付添うこともありました。往診する医師はいますが、当時の高齢者は、「動けなくなったら」という意識があったようです。
老人保健法(1982年)や地域保健法(1997 年)により、保健師の活動はどのように変わったのでしょうか?
「感染症の時代は終わった」「これからは高齢者の時代だ」と、保健対策が感染症から成人病にシフトしたことで老人保健法が施行され、成人病健診が市町村業務として始まりました。国民健康保険雇用の保健師を保健行政部門に身分移管し、成人と高齢者、母子保健が市町村の主な業務になりました。そのころから、県保健師数を半減する方針が出され、県の保健師として残留するか、市町村へ身分移管するかの選択が県保健師の中で始まりました。
地域保健法により保健師駐在制は廃止され、以後、全国での保健師活動は「より専門性の高い業務を担う」ために、業務分担制が基調となります。高齢者、母子、精神というように業務ごとに保健師を分散配置しますが、「保健師はなんでもできる」と住民は理解したままですから、住民はなんでも相談してきます。特定の業務分担制しか経験したことのない保健師は、住民の問いに戸惑うことが多くなりました。心が住民から遠くなったことや、地区分担制の時にはあった保健師間の共通話題もなくなったことで、保健師がバラバラになっていく感じを持ちました。
こうして保健所は広域的で専門的な業務に、市町村は住民に身近な業務を分担することになり、市町村保健センターが作られていきます。箱モノの補助金が出ることになったのですが、公衆衛生関係予算よりも福祉部門予算が取りやすいことで、保健センターでなく福祉保健センターが多く作られました。市町村業務と市町村保健師は増えましたが、地域保健法が定める「2次医療圏に1か所の保健所」という目標に向けて保健所の統廃合も進み、1994年に848か所あった保健所は2019年4月には472か所に、2020年4月には469か所に減っています。同時に、保健所の保健師は大幅に定員削減されました。

そうした中、2002年に発生したSARSは「感染症の時代は終わっていなかった」ことを顕在化させました。感染症対策は保健所業務であることを思い起こさせましたが、パンデミックが短期間だったことと国内感染が起きなかったことで保健所必要論の再認識には至りませんでした。2009年に米国やメキシコで発生した豚インフルエンザでは日本に感染者が発生したにもかかわらず、2010年までにさらに約50か所の保健所が閉鎖されています。
地区分担制の長所は、2011年の東北大震災の救援でも発揮されています。住民の安否確認が、地区分担制を残していた市町村の方が早かったのです。地域全体を網羅する保健師活動が強さを発揮したのだと思います。その後、災害時には保健師活動を地区分担制にするように通達が出ましたが、業務分担制に馴染んだ保健師を、地域丸ごと捉える地区分担活動に移行するのは容易ではありません。
そして新型コロナウイルスの蔓延です。保健所が抱える課題は何でしょうか?
限られた人員で追跡調査をしなければならないことです。感染拡大防止の効果を上げるためには、細かな聞き取り調査が必要です。医療機関との連絡にも問題があります。当初、病院からの報告はファクシミリが主な手段で、個人情報保護のため所々が黒塗り状態でした。保健師が届け出医療機関に黒塗り箇所を、一つひとつ確認電話をしなければならなかったのです。今はデジタル化や他職種などに委託されていますが、感染者や濃厚接触者が増えるほど保健師の仕事がパンク状態になっています。追跡調査ができないほど感染者が溢れかえることは、公衆衛生という堤防が切れてしまい、そこから溢れて次の感染に広がっている状態に思えます。いかに公衆衛生という堤防を強く整備しておくかが大事なのです。
根本的な問題は保健所を削減したことに尽きます。保健所とともに保健所保健師も減り、5万人いた保健所保健師が8千人にまで激減しています。コロナ感染者対応で、保健師が足らない、募集しても集まらないと言われていますが、実際にいないのです。保健所を減らしたことで、保健師学生の実習場所が減りました。その一方で、看護大学が増え、実習を義務付けられている保健所の現場に、保健師より多い保健師実習生が押しかけてきました。当然、実習生の指導は困難になります。さらに2010年のカリキュラム改正では、看護大の卒業要件から保健師国家試験受験資格が選択制になりました。結果、1万6千人の保健師養成数が8千5百人に半減しています。今一度、公衆衛生の重要性を見直し、保健部門が手薄にならないように増員して、配置する必要があります。保健所・市町村とも、次世代の保健師を育成する役割を担っています。保健所と市町村保健師を増やす必要があるのです。
感染症はいつ起こるのかわかりません。精神関係ではうつ病も増えています。さらに幅広い疾病を抱える高齢者にどう対応するのか。人口動態や病態に合わせて保健師を増やす必要があるのです。同時に保健師の地域偏在も解消しなければなりません。中心街の地域包括支援センターでは保健師を確保できますが、周辺部ではできないので看護師が代替している所が多くあるためです。高齢化の高い地域の保健師を増やさなければ介護予防活動に支障をきたす懸念があります。
災害や感染症対策には人材のゆとりが必要です。制度が効率化をめざし過ぎ、ゆとりを無くしたことが現状を招いているのです。感染症が減ったと言って保健所を公衆電話のように必要最小限に減らしました。一方、同じように社会の安全を守る警察や消防は、「犯罪や火災が減ったから減らしましょう」とはなっていません。公衆衛生を担う機関や人材を整備しなければ、同じことが繰り返されると思います。
「保健師駐在制」を改めて見直した方がよいのでしょうか?
保健師駐在制でなくても「地区分担制」が、地域包括ケアシステムと合致すると思います。対象者に合わせて、人とモノを含めて、地域の社会資源を把握でき、どことどこを結ぶべきかがわかるためです。厚生労働省も保健師活動を地区分担制へと再び方向転換を図っています。誰がどこに住んでいてどのような病気が多いのか、地域の人と資源を結び、地域包括システムを「見える化」するには地区分担制の方が地域の健康課題をとらえやすいと思います。
保健師の皆さんに一言お願いします。
保健師の仕事は、病気を予防し住民の健康を守ることです。この活動が医療財政の赤字削減にどれだけ貢献するのか。首長の皆さんには、保健師とひと月に一回くらい会談していただければ嬉しく思います。保健師の皆さんは「こういう仕事をしたい、そのためにはこれだけの保健師の増員が必要」と大きな声で要求してください。現場から声を上げることが大事なのです。私の保健師時代には、「自分が退職した時に備えて高齢者や障がい者に優しい地区を作っておこう」「自分が将来入りたいような老人ホームを作ろう」という意識を若い保健師に呼びかけました。現役の保健師さんには、保健師を退職しても「このまちに住みたい」というまちを作って欲しいと思います。
プロフィール
波川 京子(なみかわ きょうこ)氏
川崎医療福祉大学
保健看護学部 保健看護学科 特任教授
1976年 高知女子大学家政学部衛生看護学科 卒業
1976年 国立室戸少年自然の家 文部技官
1979年 高知市役所 保健師
1993年 産業医科大学医療技術短大専攻科 講師
1994年 佛教大学大学院教育学研究科生涯教育専攻修士課程 修了(教育学修士)
1996年 大分医科大学医学部看護学科 助教授
2000年 広島県立保健福祉大学保健福祉学部看護学科 教授
2004年 北海道立札幌医科大学保健医療学部看護学科 教授
2005年 山口大学大学院医学研究科社会医学系専攻博士課程 修了(医学博士)
2012年 川崎医療福祉大学医療福祉学部保健看護学科 教授
2019年 川崎医療福祉大学保健看護学部保健看護学科 特任教授
現在に至る